LINEE GUIDA PER
CORREGGERE L'
IPERCOLESTEROLEMIA

Le Linee Guida ESC/ EAS (European Society of Cardiology,European Athe-rosclerosis Society), pre-sentate al Congresso ESC di Parigi (agosto 2011), so-no il risultato di un lungo lavoro di esperti di tutte e due le Società Scientifiche.
L'obiettivo delle linee guida è volto ad aggiornare le in-dicazioni nella gestione delle dislipidemie alla luce degli ultimi studi.
Il colesterolo-LDL rimane il target principale da colpire ma i livelli da raggiungere sono stati modificati alla luce delle attuali evidenze.
In pratica si dovrebbe abbassare il Colesterolo-LDL a:
< 70 mg/dL nei soggetti a rischio molto elevato;
< 100 mg/dL nei soggetti a rischio elevato;
< 115 mg/dL nei pazienti a rischio moderato

Nelle linee guida del 2011 è stato posto l’accento sul ruo- lo lo importante del colesterolo-HDL e dell'apolipopro- teina B.
In altre linee guida, maggior importanza è stata data ai valori di trigliceridemia, in particolare quando all’ ipertri-gliceridemia si accompagna un basso livello di coleste-rolo-HDL. Questa associazione è correlata in modo signi-ficativo alla malattia aterosclerotica ed è di assai fre-quente riscontro, almeno in Europa, nei soggetti affetti da diabete mellito. Un terzo circa degli adulti europei ha una trigliceridemia >150 mg/dL con o senza Colesterolemia-HDL bassa;questi pazienti secondo l'European Athero-sclerosis Society Consensus Panel, anche se hanno una Colesterolemia-LDL a target,sono a rischio Cardiovasco-lare elevato.
Dalle linee guida emerge anche che la terapia antidislipi- demica deve essere costruita sulle specifiche esigenze e obiettivi del singolo paziente.Gli interventi sullo stile di vi-ta e l'alimentazione rimangono il primo step d'intervento. Quando questi interventi non sono sufficienti, bisogna intervenire con un trattamento con le statine, che sono la classe di farmaci più diffusa e studiata da prendere in considerazione;le statine sono farmaci che inibisco-no la sintesi del colesterolo endogeno agendo sull' enzima idrossimetilglutaril-CoA reduttasi,che con-verte la molecola del 3-metilglutaril-CoA in acido mevalonico che è un precursore del colesterolo.

La scelta della statina deve essere basata sui livelli di colesterolo-LDL da trattare e l'entità della riduzione da conseguire, sempre rispettando gli aspetti di qualità di vita e il costo. Le combinazioni con ezetimibe, niacina o altri presidi possono essere prese in considerazione nei casi nei quali non vengono raggiunti i livelli target di Colesterolo-LDL.
Le ipertrigliceridemie rispondono molto bene alla dieta e alla limitazione del consumo di alcool; nei casi in cui non vengano raggiunti i livelli target,possono essere conside-rati come terapie di scelta i fibrati, la niacina e gli acidi grassi Omega-3 da soli o in combinazione. ESC Con-gress 2011.
LINEE GUIDA AHA/ACC SULL’IPERCOLESTEROLE-MIA del 2018
Nel 2018 sono state pubblicate sulla rivista JACC le linee guida 2018 sulla gestione della ipercolesterolemia. A condividerne la paternità sono state le società scienti-fiche nordamericane, tra cui l’American Heart Associa-tion e l’American College of Cardiology. Rispetto alle li-nee guida precedenti le Linee Guida 2018 hanno man-tenuto il sistema di punteggio del rischio di malattia car-diovascolare aterosclerotica a 10 anni che aveva costi-tuito l’innovazione più controversa introdotta nell’edizio-ne del 2013, ma tale punteggio è stato modificato per includere più dati basati sulla popolazione. Novità di par-ticolare interesse è che nelle nuove Linee Guida vengo-no raccomandati gli inibitori del PCSK9, i cui dati clinici, provenienti da studi randomizzati,sono stati pubblicati dopo il 2013, principalmente per i pazienti con ipercole-sterolemia familiare (FH) e per i pazienti ad alto rischio di malattia cardiovascolare aterosclerotica con livelli elevati di LDL-C, nonostante l’assunzione di statine alla massi-ma dose possibile ed di ezetimibe.In quest’ultimo gruppo di pazienti, deve essere preso in considerazione l’inizio della terapia ipolipidica con gli inibitori del PCSK9 in chiunque abbia un LDL-C che non sia sceso al di sotto di 70 mg/dL.
Questo documento contiene le 4 principali categorie di pazienti per le quali possono essere considerate le statine:
1)prevenzione primaria, nessuna malattia cardiova-scolare aterosclerotica con evidenza clinica o diabe-te ma LDL-C ≥70 mg/dL e rischio cardiovascolare calcolato a 10 anni ≥ 7,5%;
2)prevenzione primaria, nessuna malattia cardiova-scolare aterosclerotica clinicamente evidente ma con diabete e LDL-C ≥ 70 mg/dL;
3)prevenzione secondaria,cioè evidenza clinica di ma
lattia cardiovascolare aterosclerotica senza insuffi-cienza cardiaca;
4)severa ipercolesterolemia primaria (LDL-C ≥ 190 mg/dL) spesso definita ipercolesterolemia familiare.
Nell’ambito dei soggetti in prevenzione primaria in assen-za di malattia cardiovascolare aterosclerotica clinicamen-te evidente e non diabetici, dal documento del 2013 “ab-biamo rinnovato l’approccio alla valutazione del rischio nella prevenzione primaria, iniziando sempre dal calcolo del rischio a 10 anni”, ha affermato Donald Lloyd-Jones della Northwestern University di Feinberg, Chi-cago, coredattore delle Linee Guida.“Questo deve essere il punto di partenza”, ha detto Lloyd-Jones, “perché il pun-teggio di rischio influenza l’intensità del programma di gestione, sia attraverso la modifica dello stile di vita che con la terapia farmacologica. Anche se il calcolatore dei rischi non è stato ricalibrato, ora c’è una guida molto più ampia su come il paziente e il medico dovrebbero avvi-cinarsi alla discussione sul rischio che, invece, non ha ricevuto altrettanta attenzione nel 2013”. Il punteggio di rischio a 10 anni è, a suo avviso, una “ipotesi plausibile” per la maggior parte dei pazienti nel vasto rischio inter-medio (una percentuale compresa tra il 7,5% e il 19%) offrendo un’opportunità per prendere decisioni condivise. “Quella zona grigia, la gamma intermedia, ora ha molta più enfasi nelle Linee Guida”, ha detto Blumenthal. “Un rischio di malattia cardiovascolare aterosclerotica, diciamo del 10% o del 15%, non richiede automatica-mente una statina. Ma dovrebbe portare a una discus-sione più dettagliata. Credo questo sia un grande passo in avanti in queste Linee Guida”. Per aiutare il processo decisionale condiviso, il documento specifica una serie di “fattori che aumentano il rischio” che non sono consi-derati nel calcolatore del rischio e, se presenti, “potrebbe spingerci ad andare avanti e prescrivere una statina, se il paziente è concorde”, ha detto Lloyd-Jones. Le Linee Guida rimarcano,per i pazienti a rischio borderline di ma-lattia cardiovascolare aterosclerotica,ovvero un rischio a 10 anni tra il 5% e il 7,5%, che la presenza di fattori che aumentano il rischio favorirebbe la terapia con statine con raccomandazione di classe IIb. Tali fattori favorireb-bero la prescrizione delle statine con una raccomanda-zione di classe I per quelli a rischio intermedio (dal 7,5% a meno del 20%). Per i pazienti ad alto rischio (cioè un punteggio del 20% o superiore), le statine ad alta inten-sità sono indicate con una raccomandazione di classe 1. È importante sottolineare che, “se dopo questa discus-sione, il medico e il paziente sono ancora incerti, o se il paziente vuole davvero una conferma in più, abbiamo inserito raccomandazioni specifiche sull’uso dello scree-ning del calcio dell’arteria coronaria (CAC)”, ha detto Lloyd-Jones. L’imaging del calcio dell’arteria coronaria sarebbe un’opzione principalmente per i pazienti a ri-schio intermedio.Se il punteggio calcio dell’arteria coro-naria è 0, “come sarà in circa il 50% di queste persone, allora diciamo che è ragionevole evitare una statina”, ha affermato. ”Pazienti con un alto punteggio calcio dell’ar-teria coronaria (oltre 100), trarranno beneficio dalla te-rapia con statine non solo perché sono a più alto rischio, ma anzi, il loro punteggio di calcio indica che hanno un carico significativo di aterosclerosi”. Se il punteggio calcio dell’arteria coronaria è un valore compreso tra 1 e 99, la decisione potrebbe essere quella di iniziare una statina o ripetere la scansione del calcio dell’arteria coronaria dopo 2 anni. “Se si decide per la rivalutazione e al controllo il valore fosse significativamente aumentato indicando una rapida progressione dell’aterosclerosi, sa-rebbe opportuno prescrivere una statina”, ha detto Lloyd-Jones.Nei pazienti con diabete in assenza di evidenza clinica di malattia cardiovascolare aterosclerotica,le Li-nee Guida raccomandano che tutti i pazienti di età compresa tra 40 e 75 anni, con LDL-C ≥ 70 mg/dL, assumano una statina di intensità moderata e non ne-cessitino di una valutazione del rischio a 10 anni calco-lata. Una statina ad alta intensità dovrebbe essere con-siderata per tali pazienti con più fattori di rischio o con la presenza di complicanze (lunga durata della malattia dia-betica ≥10 anni per i pazienti di tipo 2 o ≥ 20 anni per i pazienti di tipo 1,Albuminuria ≥30 mcg di albumina/ crea-tininuria e GFR <60 mL/min/1,73 m2, retinopatia, neuro-patia, ABI <0,9). Il documento permette, tuttavia, una certa flessibilità anche nei pazienti con diabete: “Se il paziente non è ancora sicuro se continuare la terapia con statine per tutta la vita, come parte della discussione sul rischio, per loro è certamente ragionevole, per un pe-riodo di tempo, provare cambiamenti che sono più inte-nsivi e poi vedere se mantengono la loro HbA1c sotto il 7%, quindi anche con la perdita di peso e l’esercizio fisico, e forse miglioreranno anche i loro lipidi” ha eviden-ziato Lloyd-Jones. Nei pazienti in prevenzione secon-daria, il documento raccomanda la terapia con statine alla massima dose tollerata e la considerazione dell’ag-giunta di ezetimibe per coloro che non riducono l’LDL-C di almeno il 50%, o di meno di 70 mg/dL”,ha affermato Lloyd-Jones.“Ma se l’LDL-C > 70 mg/dL, allora è ragio-nevole somministrare anche un inibitore del PCSK9”. Nei pazienti con ipercolesterolemia primaria grave o ipercole-sterolemia familiare che hanno un LDL-C > 190 mg/dL, “non è necessario calcolare il rischio a 10 anni, sappia-mo che hanno bisogno di un trattamento. Quindi, è op-portuno somministrare una statina alla massima dose tol-lerata a tutti”, ha sostenuto Lloyd-Jones. Se poi non mo-strano una riduzione del 50% delle LDL-C e tale pa-rametro rimane >100 mg/dL,“allora è corretto prescrivere prima l’ezetimibe e poi considerare gli inibitori del PCSK9, se la soglia non è ancora stata raggiunta”.
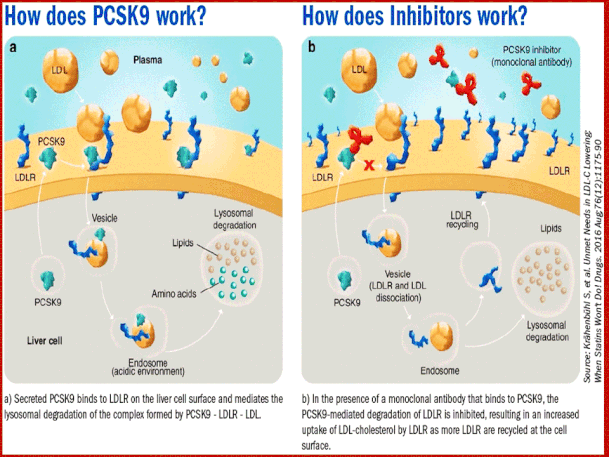
Gli inibitori della PCSK9 sono nuovi e potenti strumenti terapeutici, da poco disponibili in Italia. Vengono som-ministrati per via sottocutanea, a cadenza quindicinale o mensile e sono in grado di ridurre in maniera importante i livelli di colesterolo LDL (colesterolo cattivo) nei pazienti già sottoposti a trattamento con statina.
Alcuni studi focalizzati sulla popolazione con diabete di tipo 2 (DT2) hanno mostrato risultati molto positivi sulla riduzione del colesterolo LDL.“Pertanto gli inibitori della PCSK9 possono trovare impiego nei soggetti con DT2 con i profili di rischio cardiovascolare più alti, nei quali le statine non sono sufficienti a raggiungere l’obiettivo tera-peutico o nei pazienti con intolleranza alle statine". Ovviamente queste terapie vanno indicate e prescritte dallo specialista sulla base delle esigenze del singolo paziente; averle a disposizione aumenta gli strumenti terapeutici con i quali lo specialista può sempre più personalizzare la terapia del singolo paziente. In sintesi gli anticorpi monoclonali PCSK9 che inibiscono la sua funzione sul recettore LDL hanno la capacità di ridurre l'espressione/attività del PCSK9 come nuova modalità nel trattamento dell'ipercolesterolemia e delle patologie associate.
Il trattamento con gli inibitori di PCSK9 induce:
↓ LDL cholesterol (50-60%)
↓ triglycerides (8-20%)
↓ total cholesterol (25-40%)
↑ HDL cholesterol (5-9%).
Da segnalare che le attuali Linee Guida considerano e-splicitamente anche i soggetti >75 anni e <18 anni evi-denziando come,nei soggetti >75 anni con un LDL-C tra 70 e 189 mg/dL,dovrebbe essere iniziato un trattamento con statine a moderata intensità,ma affermano anche che negli >75 anni è ragionevole sospendere le statine quando il paziente presenti un declino funzionale (fisico o cognitivo),comorbilità, fragilità o la riduzione dell’aspetta-tiva di vita,limiti i potenziali benefici della terapia statini-ca. Nei bambini e negli adolescenti con disturbi lipidici le-gati all’obesità, viene consigliato di modificare lo stile di vita in modo“aggressivo”,riducendo l’apporto calorico nel-la dieta ed una attività fisica aerobica regolare.Ma se in 3-6 mesi la modifica dello stile di vita non produce effetti o presenta un livello di LDL-C persistentemente ≥190 mg/dL con una presentazione clinica compatibile con ipercolesterolemia familiare, è ragionevole iniziare la te-rapia con statine.
Nei bambini e negli adolescenti con una storia familiare di malattia coronarica precoce o ipercolesterolemia signi-ficativa è ragionevole misurare il profilo lipoproteico già a partire da 2 anni per rilevare ipercolesterolemia familiare o altre forme di ipercolesterolemia.

In queste ultime Linee Guida, l’obiettivo di colesterolo LDL per i pazienti a rischio molto alto è stato indicato in valori < 55 mg/dl e, per pazienti a rischio estremo, il target di colesterolo LDL è indicato in valori < 40 mg/dL.
Al Congresso SISA del 2019 sono state anche discusse le recenti Linee Guida sul trattamento delle dislipidemie della Società Europea dell’Aterosclerosi (EAS).

Le Linee Guida hanno ribadito:
.il ruolo di causa delle LDL nella genesi dell’ateroscle-rosi;
.l’utilità clinica della riduzione del colesterolo indipen-dentemente dai mezzi usati per ridurlo;
.la riduzione del rischio proporzionale alla riduzione delle LDL;
.il beneficio clinico maggiore quanto più prolungato è il tempo di trattamento.

L'Agenzia Europea dei Medicinali (EMA) ha raccoman-dato l’autorizzazione di evolocumab,nome commerciale Repatha come trattamento per ridurre i livelli elevati di colesterolo nel sangue dei pazienti che non controllano il colesterolo nonostante l’assunzione di dosi ottimali di statine o che non possono assumere statine per i suoi effetti collaterali. Essi devono essere usati in aggiunta ad una dieta sana,inoltre altri ipolipemizzanti (statine ed altre terapie) dovrebbero anche essere utilizzati se tol-lerati. Repatha è indicato anche per il trattamento dei pa-zienti con ipercolesterolemia familiare omozigote, malat-tia ereditaria rara in cui i livelli di colesterolo LDL sono più alti del normale fin dalla nascita.
Modo di somministrazione
Repatha deve essere somministrato mediante iniezione sottocutanea da praticare nell’addome,nella coscia o nel-la parte superiore del braccio. Si deve effettuare una ro-tazione dei siti di iniezione e le iniezioni non devono essere eseguite in corrispondenza di aree in cui la cute è sensibile, presenta ecchimosi, rossori o indurimenti.
Repatha non deve essere somministrato per via endove-nosa o intramuscolare.
Repatha 140 mg soluzione iniettabile in penna preriempi-ta una volta ogni 2 settimane
La dose da 420 mg 1 volta al mese,deve essere som-ministrata utilizzando 3 siringhe preriempite, iniettate consecutivamente nell’arco di 30 minuti.
Repatha è destinato all’autosomministrazione da parte del paziente dopo un adeguato addestramento.
Posologia e modo di somministrazione
Prima di iniziare il trattamento con evolocumab si devono escludere cause secondarie di iperlipidemia o dislipi-demia mista (ad es. sindrome nefrosica, ipotiroidismo).
Posologia
-Ipercolesterolemia primaria e dislipidemia mista negli adulti:la dose raccomandata di evolocumab è 140 mg ogni 2 settimane o 420 mg 1 volta al mese.
-Ipercolesterolemia familiare omozigote in adulti e adole-scenti di età ≥ 12 anni: la dose iniziale raccomandata è 420 mg una volta al mese. Dopo 12 settimane di trattamento e in assenza di una risposta clinicamente rilevante, è possibile aumentare la frequenza della som-ministrazione a 420 mg ogni 2 settimane.
I pazienti sottoposti ad aferesi possono iniziare il tratta-mento con 420 mg ogni 2 settimane, facendolo coinci-dere con lo schema dell’aferesi.
-Malattia cardiovascolare aterosclerotica accertata negli adulti;la dose raccomandata di evolocumab è 140 mg ogni due settimane o 420 mg una volta al mese; le due dosi sono clinicamente equivalenti.
Popolazioni speciali
-Pazienti anziani (età ≥ 65 anni):non sono necessari aggiustamenti della dose nei pazienti anziani.
-Pazienti con compromissione renale:non sono necessari aggiustamenti della dose in pazienti con compromissione renale.
-Pazienti con compromissione epatica:non sono neces-sari aggiustamenti della dose in pazienti con compromis-sione epatica lieve;.Evolocumab deve essere usato con cautela nei pazienti con compromissione epatica grave.
Popolazione pediatrica:la sicurezza e l’efficacia di Repatha nei bambini e negli adolescenti di età < 18 anni non sono state stabilite nell’indicazione per l’ipercoleste-rolemia primaria e per la dislipidemia mista.
-La sicurezza e l’efficacia di Repatha nei bambini di età <12 anni non sono state stabilite nell’indicazione per l’ipercolesterolemia familiare omozigote.
Si deve effettuare una rotazione dei siti di iniezione e le iniezioni non devono essere eseguite in corrispondenza di aree in cui la cute è sensibile, presenta ecchimosi, rossori o indurimenti.
Controindicazioni: Ipersensibilità al principio attivo o ad uno qualsiasi degli eccipienti
Avvertenze speciali e precauzioni d’impiego
Tracciabilità:al fine di migliorare la tracciabilità dei medi-cinali biologici, il nome e il numero di lotto del medicinale somministrato devono essere chiaramente registrati.
 Cuore Sano
Cuore Sano




